Гінекомастія у чоловіків розвивається через порушення гормонального балансу — зниження тестостерону або підвищення естрогенів. Хвороба проявляється збільшенням грудних залоз, зміною форми грудей і ущільненням під ареолою. Залежно від причини і стадії застосовуються спостереження, медикаментозна терапія або хірургічне лікування.
Що таке гінекомастія?
Гінекомастія — це доброякісне збільшення грудних залоз у чоловіків, що виникає в результаті гормонального дисбалансу між естрогеном і тестостероном.
У чоловіків гінекомастія може бути фізіологічною (у новонароджених, підлітків, у літніх людей) або патологічною — внаслідок ендокринних, системних захворювань, прийому ліків або пухлинних процесів. Гінекомастія у жінок не діагностується, оскільки збільшення грудних залоз для жіночого організму є фізіологічною нормою, а не патологічним станом.
Як виглядає гінекомастія?
Гінекомастія виглядає як збільшення однієї або обох грудних залоз у чоловіків, найчастіше в області ареоли. Утворення має округлу або злегка овальну форму, розташовується симетрично або асиметрично. На дотик визначається як м'яке, еластичне або помірно щільне ущільнення під ареолою, на відміну від більш пухкої жирової тканини при ожирінні.
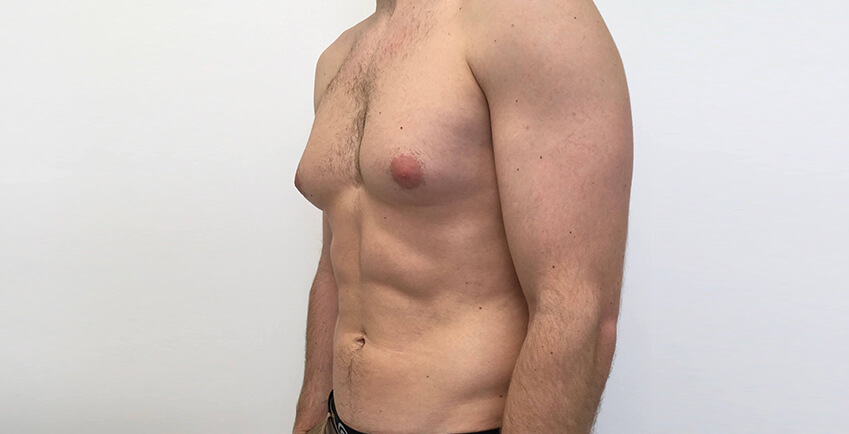
Розмір може варіюватися — від невеликого підвищення діаметром 1–2 см до вираженого збільшення грудей, що нагадує жіночі. Контури грудної клітки стають згладженими, соски візуально виступають, а самі груди можуть виглядати непропорційно розвиненими в порівнянні з рештою мускулатури.
Які причини гінекомастії?
Гінекомастія розвивається при порушенні балансу між естрогенами і андрогенами — як за рахунок підвищення рівня естрогенів, так і при зниженні тестостерону. До основних причин гінекомастії у чоловіків відносяться:
- гормональні перебудови в різні періоди життя (у новонароджених, підлітків і літніх чоловіків);
- прийом певних ліків;
- захворювання ендокринної системи, печінки, нирок;
- пухлини, що впливають на гормональний фон.
Гінекомастія при ожирінні обумовлена підвищеною активністю ферменту ароматази, який міститься в жировій тканині і перетворює тестостерон в естрогени. Чим більша маса жирової тканини, тим вищий рівень естрогенів і слабкіший андрогенний вплив, що сприяє зростанню грудних залоз.
Крім того, ожиріння часто супроводжується зниженням загального рівня тестостерону.
Також виділяють гінекомастію від пива: у великій кількості пиво містить фітоестрогени (рослинні сполуки, схожі за дією з естрогенами), а алкоголь додатково пригнічує синтез тестостерону, посилюючи гормональний дисбаланс.
Як гормональні зміни впливають на розвиток гінекомастії?
Основним фактором розвитку гінекомастії є порушення гормонального балансу між естрогенами та андрогенами. Фізіологічні причини гормональної гінекомастії:
- гінекомастія у новонароджених. Виникає у 60–90% новонароджених хлопчиків під впливом материнських естрогенів, що проникають через плаценту. Зазвичай спостерігається в перші дні життя, грудні залози можуть бути злегка збільшені і навіть виділяти молозивоподібну рідину . Стан не вимагає лікування і самостійно проходить протягом декількох тижнів;
- гінекомастія у підлітків. Часто зустрічається в період статевого дозрівання (в середньому у віці 13–17 років) і обумовлена тимчасовим дисбалансом між естрогенами і тестостероном в період гормональної перебудови. Зазвичай підліткова гінекомастія носить двосторонній характер, може супроводжуватися чутливістю сосків і проходить самостійно протягом 6–24 місяців;
- гінекомастія у чоловіків похилого віку. Розвивається на тлі вікового зниження рівня тестостерону і відносного збільшення естрогенного впливу;
- також гінекомастія може розвинутися при патологіях, що порушують вироблення або обмін статевих гормонів. Наприклад, гіпогонадизм (зниження функції яєчок), пухлини яєчок або надниркових залоз, хронічні захворювання печінки, порушення функції щитовидної залози, гіпертиреоз.
У чоловіків в нормі переважають андрогени (перш за все тестостерон), які пригнічують ріст грудної тканини. При відносному або абсолютному підвищенні рівня естрогенів або при зниженні рівня тестостерону створюються умови для активного збільшення залозистої тканини молочних залоз.
При підозрі на гормональну природу захворювання необхідно звернутися до лікаря. У відділенні ендокринології ЄРЦ лікарі проведуть комплексне обстеження, включаючи гормональні аналізи та інструментальні обстеження, щоб визначити причину гінекомастії та підібрати індивідуальне лікування.
Як ліки можуть викликати гінекомастію?
Деякі лікарські препарати можуть викликати гінекомастію, впливаючи на гормональний баланс, знижуючи рівень тестостерону або посилюючи дію естрогенів. Ліки, які можуть викликати гінекомастію:
- діуретики. Зменшують ефект тестостерону за рахунок блокування андрогенних рецепторів і одночасно підсилюють вплив естрогенів;
- антагоністи H2-гістамінових рецепторів. Знижують активність ферментів печінки, що уповільнює руйнування естрогенів і підвищує їх рівень у крові;
- інгібітори 5-альфа-редуктази. Гальмують перетворення тестостерону в його активну форму (дигідротестостерон), послаблюючи андрогенний вплив;
- антипсихотичні препарати (нейролептики). Стимулюють вироблення пролактину, який може сприяти зростанню грудної тканини;
- протипухлинні засоби (цитостатики, хіміотерапія). Пригнічують функцію яєчок, що знижує синтез тестостерону і порушує гормональну рівновагу;
- гормональні препарати (антиандрогени). Викликають різкі коливання рівня статевих гормонів, особливо при зловживанні або різкій відміні;
- деякі антибіотики, протигрибкові та антипаразитарні засоби. Впливають на роботу печінки, сповільнюючи виведення естрогенів і сприяючи їх накопиченню;
Також гінекомастія може розвинутися у спортсменів, які приймають анаболічні стероїди. Гінекомастія від стероїдів з'являється, оскільки екзогенні андрогени порушують природну гормональну регуляцію, пригнічуючи вироблення власного тестостерону і створюючи умови для переважання естрогенів.
Крім того, частина тестостерону під дією ферменту ароматази може перетворюватися в естрадіол, посилюючи естрогенний вплив на тканину молочної залози. Гінекомастія у бодібілдерів та інших атлетів, які використовують гормональні препарати, часто має стійкий характер і в ряді випадків вимагає хірургічної корекції.
Як захворювання печінки і нирок впливають на розвиток гінекомастії?
Печінка відіграє важливу роль у переробці статевих гормонів, включаючи видалення надлишку естрогенів з організму. Зростання грудних залоз може початися при хронічному гепатиті, жировому переродженні печінки і печінковій недостатності.
Гінекомастія при цирозі зазвичай виникає у чоловіків, які зловживають алкоголем: спиртне не тільки пошкоджує печінку, але і знижує вироблення тестостерону, підсилює перетворення чоловічих гормонів в жіночі.
При захворюваннях нирок, особливо при хронічній нирковій недостатності, порушуються процеси вироблення і регулювання статевих гормонів. У пацієнтів часто знижується рівень тестостерону на тлі загального пригнічення гормональної функції. Одночасно може підвищуватися рівень естрогенів і пролактину, що призводить до порушення гормонального балансу і створює умови для зростання грудної тканини. Ризик зростає у пацієнтів, які перебувають на тривалому гемодіалізі, оскільки з плином часу гормональні порушення стають більш вираженими і стійкими.
Які симптоми гінекомастії?
Симптоми гінекомастії включають візуальні, тактильні та суб'єктивні прояви:
- збільшення однієї або обох грудних залоз, частіше в області ареоли;
- поява округлого або овального ущільнення під соском;
- зміна форми грудей — згладжування контурів грудної клітки, жіночний вигляд;
- виступання або збільшення сосків;
- м'яка, еластична або помірно щільна консистенція утворення при пальпації;
- відчуття наповнення, тяжкості або тиску в області грудей.
- підвищена чутливість шкіри в зоні ареоли;
- у рідкісних випадках у пацієнтів може розвинутися асиметрія грудних залоз, яка з'являється при нерівномірному розростанні тканини з одного боку. Подібний стан може бути пов'язаний з різною локальною активністю гормонів, особливостями кровопостачання або реакцією тканин на гормональний дисбаланс.
Асиметрія зазвичай виражена візуально: одна грудна залоза збільшена більше іншої, що може викликати додатковий естетичний дискомфорт і вимагає диференціації з іншими патологічними процесами, включаючи пухлини.
Які бувають види гінекомастії?
Гінекомастію класифікують залежно від причин виникнення, гормонального фону, віку пацієнта, характеру і структури тканин молочної залози. Подібна класифікація дозволяє точніше визначити тактику діагностики і вибору методу лікування.
| Класифікація гінекомастії | |
| Критерій | Види гінекомастії |
| За віком виникнення |
|
| За гормональним механізмом |
|
| За структурою тканини |
|
| За характером змін |
|
| За походженням |
|
Які стадії розвитку гінекомастії?
Залежно від вираженості розростання залозистої та жирової тканини, а також наявності або відсутності шкірного надлишку, виділяють три стадії гінекомастії.
| Ступені гінекомастії | |
| Ступінь | Характеристика |
| Гінекомастія 1 ступеня | Початкове збільшення грудних залоз: під ареолою пальпується невелике ущільнення діаметром до 2 см, без надлишку жирової тканини і шкірних змін. Візуально груди практично не відрізняються від нормальних, але при уважному огляді помітно легке випинання в області сосків. |
| Гінекомастія 2 ступеня | Помірно виражене збільшення грудей: залозиста тканина розростається за межі ареоли, з'являється накопичення жирової тканини. Груди стають візуально округлими, можлива асиметрія. Шкірні покриви зберігають еластичність, але починає формуватися надлишок шкіри. |
| Гінекомастія 3 ступеня | Значне збільшення грудних залоз з вираженим компонентом жирової та залозистої тканини. Формується надлишкова шкіра, може спостерігатися опущення (птоз) грудей. Контур грудей чітко нагадує жіночий, що викликає виражений естетичний і психологічний дискомфорт. |
Встановлення стадії необхідне для вибору тактики лікування, оцінки прогнозу і визначення необхідності хірургічного втручання.
Чим небезпечна гінекомастія?
Гінекомастія сама по собі не є небезпечною, проте вона може бути симптомом серйозних порушень: нерідко супроводжує стани, пов'язані з гормональним дисбалансом, включаючи гіпогонадизм, гіперестрогенію, пухлини яєчок, надниркових залоз або гіпофіза, захворювання печінки, нирок і щитовидної залози. Іноді за клінічною картиною гінекомастії може ховатися рак молочної залози, який у чоловіків зустрічається рідко, але вимагає виключення при будь-якій односторонній або атиповій формі.
Які методи діагностики гінекомастії?
Діагностика гінекомастії починається з консультації мамолога, який проводить фізичний огляд, оцінює розміри, консистенцію і симетричність грудних залоз:
- Лікар збирає детальний анамнез, включаючи відомості про прийом ліків, наявність хронічних захворювань і зміни гормонального фону.
- Для уточнення причини гінекомастії можуть призначатися лабораторні та інструментальні дослідження: аналізи крові на статеві гормони, УЗД грудних залоз, органів мошонки і щитовидної залози, а також мамографія при підозрі на пухлинний процес.
Як проводиться фізикальний огляд при гінекомастії?
Фізикальний огляд при гінекомастії включає:
- візуальну оцінку форми і розмірів грудних залоз;
- пальпацію тканин у положенні стоячи та лежачи;
- лікар звертає увагу на симетрію, щільність, межі утворення, наявність шкірних змін і виділень з сосків.
Пальпація дозволяє відрізнити залозисту тканину від жирової, виявити ущільнення, болючість або асиметрію. Також оглядаються пахвові лімфовузли і статеві органи для виключення інших захворювань, пов'язаних з гормональним дисбалансом.
Які лабораторні дослідження застосовуються для діагностики гінекомастії?
Для діагностики гінекомастії застосовуються лабораторні дослідження, спрямовані на оцінку гормонального фону і виявлення можливих ендокринних порушень. Аналізи при гінекомастії включають визначення рівня:
- загального і вільного тестостерону;
- естрадіолу;
- пролактину;
- лютеїнізуючого гормону (ЛГ);
- фолікулостимулюючого гормону (ФСГ).
Додатково можуть досліджуватися гормони щитоподібної залози (ТТГ, Т4 вільний), печінкові проби, а при підозрі на пухлинну природу — онкомаркери.
Як інструментальні методи допомагають у діагностиці гінекомастії?
Інструментальні методи призначаються для уточнення структури грудних залоз, виключення пухлинних процесів і оцінки стану органів, що впливають на гормональний фон. Методи інструментальної діагностики гінекомастії:
- УЗД грудних залоз. Дозволяє візуалізувати структуру тканин, визначити наявність залозистого компонента, відрізнити гінекомастію від ліпомастії (жирового відкладення) і виявити кісти або вузли;
- мамографія. Застосовується для виключення злоякісних новоутворень, особливо при односторонній гінекомастії або наявності щільних вузлів;
- УЗД яєчок. Допомагає виявити пухлини або інші патологічні зміни, що впливають на рівень тестостерону;
- УЗД щитоподібної залози. Проводиться при підозрі на тиреоїдну патологію, яка може впливати на гормональний баланс;
- при підозрі на ендокринні порушення центрального або надниркового походження можуть призначатися МРТ або КТ гіпофіза і надниркових залоз.
Дослідження дозволяють виявити гормонально активні пухлини, аденоми і структурні зміни, що впливають на вироблення статевих гормонів — естрогенів і андрогенів. Візуалізація органів допомагає уточнити причину гормонального дисбалансу, особливо при наявності супутніх симптомів, включаючи зміни лібідо, еректильну дисфункцію, ознаки гіпогонадизму або невідповідність лабораторних даних клінічній картині.
Які методи лікування гінекомастії?
Згідно з протоколом, для лікування гінекомастії можуть використовуватися тільки хірургічні методи. Медикаментозна терапія спрямована на нормалізацію гормонального фону і ефективна на ранніх стадіях. При стійких формах, вираженому збільшенні грудних залоз або неефективності консервативного лікування застосовується хірургічне втручання.
Які консервативні методи лікування застосовуються при гінекомастії?
Консервативні методи лікування гінекомастії призначаються на ранніх стадіях захворювання, при наявності гормонального дисбалансу і відсутності виражених структурних змін у грудних залозах.
Вправи при гінекомастії неефективні, оскільки фізична активність не впливає на ріст залозистої тканини, яка є основною причиною істинної гінекомастії. Тренування можуть зміцнити грудні м'язи і зменшити загальний відсоток жиру в організмі, але не усувають гормональний дисбаланс і не зменшують обсяг розрослої залози. У разі помилкової гінекомастії (ліпомастії) у чоловіків, пов'язаної з ожирінням, фізичні навантаження можуть бути корисні, проте при істинній формі необхідне медикаментозне лікування або операція.
Коли показано хірургічне видалення гінекомастії?
Хірургічне видалення гінекомастії показано, коли консервативне лікування неефективне, а також при вираженому збільшенні грудних залоз, стійкій формі захворювання (тривалістю більше 12 місяців). Операція також призначається при наявності щільних вузлів, асиметрії, підозрі на пухлинний процес або значному надлишку шкірної та жирової тканини.
Оперативне втручання проводиться у відділенні хірургії-мамології Європейського радіологічного центру. Мета пластичної хірургії при гінекомастії — видалити розрослу залозисту тканину, відновити чоловічий контур грудної клітки та усунути можливі причини дискомфорту.
Як мамопластика допомагає в терапії гінекомастії?
Пластична і реконструктивна хірургія при гінекомастії спрямована на видалення надлишкової залозистої і жирової тканини грудних залоз з відновленням анатомічно правильного контуру грудної клітки. Етапи мамопластики для видалення гінекомастії:
- Лікар наносить розмітку на шкіру в положенні стоячи, щоб визначити межі залозистої та жирової тканини, що підлягає видаленню. Розмітка також допомагає оцінити симетрію грудної клітки і при необхідності спланувати корекцію шкіри.
- Пацієнта вводять в медикаментозний сон (загальний наркоз) або проводять місцеву анестезію, залежно від обсягу операції та медичних показань, щоб повністю усунути больові відчуття під час втручання.
- Пластичний хірург виконує розріз, як правило, по нижньому краю ареоли (дозволяє мінімізувати видимість післяопераційного рубця). У деяких випадках може використовуватися інший доступ в залежності від обсягу тканини і анатомічних особливостей пацієнта.
- Лікар акуратно висікає гіпертрофовану залозисту тканину, яка є причиною збільшення грудей. При наявності вираженого жирового компонента може бути додатково видалена і жирова тканина.
- Для більш рівномірного результату і вирівнювання контурів грудної клітки хірург може виконати ліпосакцію навколишніх областей. Це особливо актуально при змішаній формі гінекомастії (залозисто-жировій).
- Лікар проводить ретельне зупинення кровотечі (гемостаз). При необхідності встановлюється дренаж для запобігання скупченню рідини або гематом в післяопераційному періоді.
- Після видалення тканини і контролю кровотечі лікар накладає внутрішньошкірні або косметичні шви, потім стерильну пов'язку.
Реабілітаційний період після видалення гінекомастії триває в середньому 2-4 тижні і включає обмеження фізичної активності, носіння компресійної білизни і регулярні огляди лікаря. У перші дні можливі набряк, синці та помірні больові відчуття, які поступово проходять. Шви зазвичай знімаються через 7–10 днів, однак остаточна оцінка естетичного результату можлива не раніше ніж через 1–2 місяці.
Як впливає гінекомастія на психологічний стан чоловіка?
Гінекомастія може мати значний негативний вплив на психологічний стан чоловіка, особливо в підлітковому та молодому віці. Збільшення грудей нерідко стає причиною сором'язливості, невпевненості в собі, соціальної замкнутості та уникнення ситуацій, пов'язаних з оголенням торсу (наприклад, відвідування спортзалу або пляжу, інтимних стосунків). У деяких розвивається стійкий комплекс, знижується самооцінка, виникають тривожність і депресивні прояви.
Який прогноз після лікування гінекомастії?
Прогноз після лікування гінекомастії в більшості випадків сприятливий, особливо при своєчасній діагностиці і правильно підібраній тактиці терапії. Медикаментозне лікування ефективне на ранніх стадіях, а хірургічне втручання дозволяє досягти стійкого естетичного результату і усунути психологічний дискомфорт. При усуненні причини захворювання ризик рецидиву мінімальний.
Популярні питання про гінекомастію у чоловіків: відповіді хірургів ЄРЦ
Як зрозуміти, що розвивається гінекомастія, і коли звернутися до лікаря?
Запідозрити розвиток гінекомастії можна при збільшенні однієї або обох грудних залоз, особливо якщо під ареолою відчувається ущільнення, груди змінюють форму або стають помітними виступаючі соски. При гінекомастії важливо звернутися до ендокринолога або мамолога, якщо зміни зберігаються більше 2-3 тижнів, збільшуються в розмірі або супроводжуються асиметрією, виділеннями з сосків, при наявності інших симптомів гормонального дисбалансу.
Чи може гінекомастія пройти сама?
У деяких випадках гінекомастія може пройти самостійно, особливо якщо вона пов'язана з тимчасовими гормональними змінами, як у новонароджених або підлітків. Зазначена форма називається фізіологічною і, як правило, не вимагає лікування. Однак якщо збільшення грудних залоз зберігається довше 6-12 місяців, прогресує або супроводжується іншими симптомами, необхідна консультація лікаря для виключення патологічних причин і підбору терапії.
Як довго лікується гінекомастія?
Тривалість лікування гінекомастії залежить від причини, стадії та обраного методу терапії. Медикаментозне лікування може тривати від декількох тижнів до декількох місяців, однак ефективність вища на ранніх етапах розвитку. Якщо потрібне хірургічне втручання, відновний період зазвичай становить 2–4 тижні, а остаточний результат оцінюється через 1–3 місяці.
Яка ймовірність рецидиву гінекомастії?
Імовірність повторного розвитку гінекомастії залежить від причини захворювання і методу лікування. При медикаментозній терапії можливе повторне зростання тканини, особливо якщо не усунуто основний провокуючий фактор. Після хірургічного видалення залозистої тканини ризик рецидиву мінімальний, однак він зберігається при тривалому гормональному дисбалансі, прийомі певних препаратів або захворюваннях, що не піддаються контролю.
Як запобігти гінекомастії?
Для запобігання гінекомастії необхідно підтримувати гормональну рівновагу: контролювати рівень тестостерону та естрогенів, уникати самолікування гормональними препаратами та своєчасно лікувати захворювання, що впливають на ендокринну систему. Важливо відмовитися від шкідливих звичок, особливо зловживання алкоголем, стежити за вагою та регулярно проходити медичні огляди.
Які профілактичні заходи потрібно вжити, щоб уникнути гінекомастії?
В якості профілактичних заходів рекомендується висипатися, уникати хронічного стресу, збалансовано харчуватися і обмежувати контакт з речовинами, що містять ксеноестрогени (наприклад, деякі пластики і побутова хімія). Також важливо включати в раціон продукти, що підтримують вироблення тестостерону, такі як м'ясо, яйця, горіхи і продукти, багаті цинком і вітаміном D.