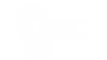Рубці після опіків з'являються через пошкодження глибоких шарів шкіри і заміщення нормальної тканини щільною сполучною тканиною в процесі загоєння. Вони можуть бути гіпертрофічними, келоїдними або атрофічними, для їх корекції застосовуються консервативні (силікон, мазі, фізіотерапія) і хірургічні методи (висічення, пластика, лазер).
Чому з'являються рубці після опіків?
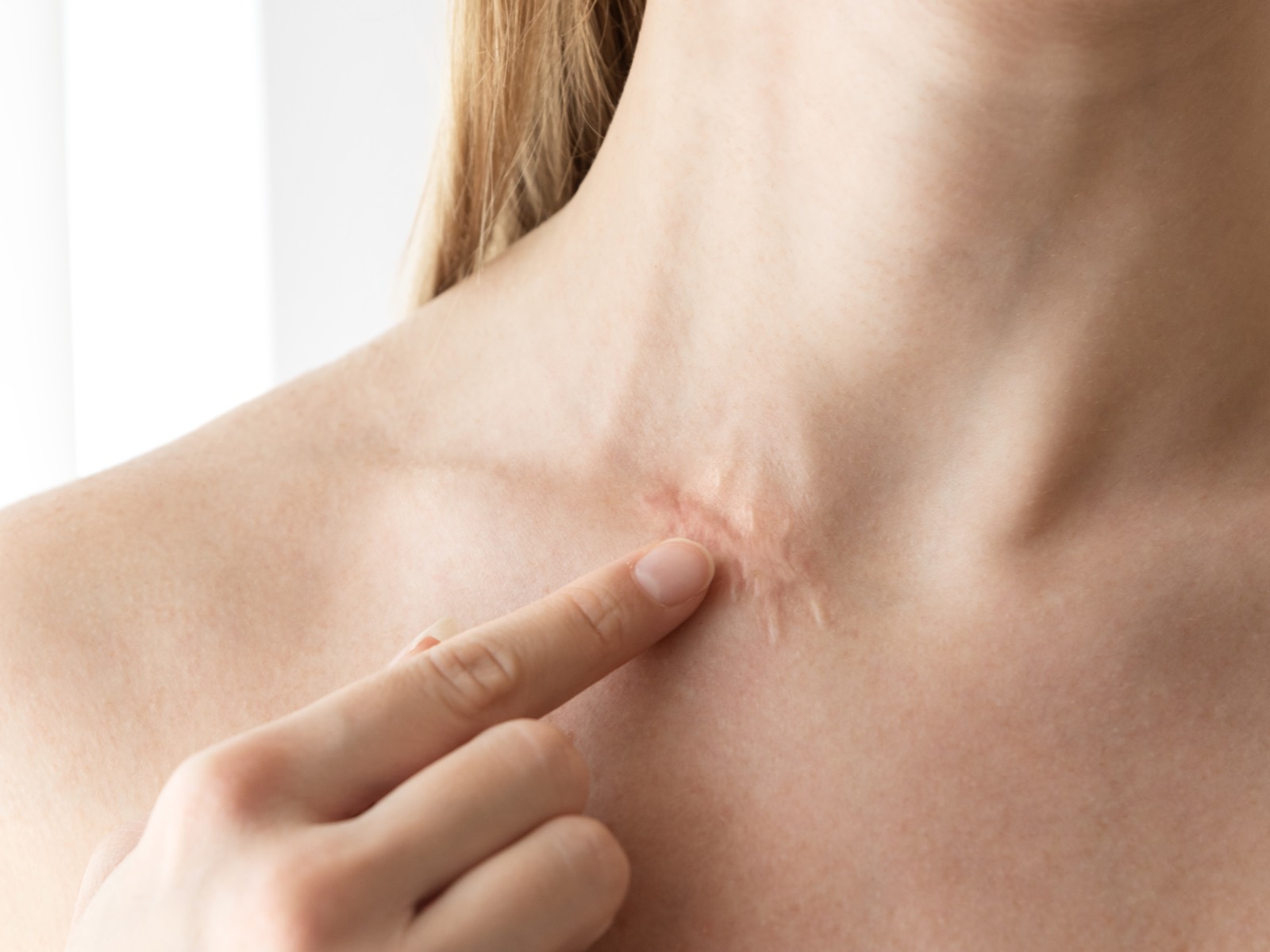
Рубці від опіку — це результат заміщення нормальної шкіри щільною сполучною тканиною, яка утворюється в процесі загоєння глибоких ушкоджень. Вони виникають, коли опік вражає не тільки епідерміс, але і більш глибокі шари шкіри — особливо дерму.
При пошкодженні дерми організм не в змозі повністю відновити структуру шкіри, тому запускається захисний механізм: рана закривається за рахунок утворення рубцевої тканини. Зазначений процес допомагає запобігти втраті рідини і проникненню інфекції, але залишає після себе менш еластичну, потовщену і візуально відмінну від навколишньої шкіри тканину.
Механізми утворення рубців при опіках
Механізми утворення рубців при опіках:
- Руйнування тканин. При глибоких опіках (особливо III і IV ступеня) відбувається пошкодження не тільки поверхневого шару шкіри, але і судин, колагенових волокон, нервових закінчень. В результаті формується зона некрозу — ділянка, де клітини гинуть і тканини втрачають життєздатність. Чим глибше і ширше опік, тим більший обсяг втраченої тканини, що вимагає заміщення.
- Запальна фаза. Організм запускає імунну відповідь. В область опіку мігрують лейкоцити і макрофаги — клітини, завдання яких полягає в очищенні рани від загиблих тканин і боротьбі з можливою інфекцією. Це необхідна фаза, але якщо запалення стає надмірним або затягується, це може порушити нормальне загоєння і підвищити ризик формування грубого рубця.
- Фаза проліферації (розростання тканин). Після усунення некротичних мас активізуються фібробласти — клітини, що синтезують колаген. Колаген — це білок, що формує основу сполучної тканини. При неглибоких ранах він виробляється впорядковано, але при глибоких опіках — у надмірній кількості і безладно. Це створює щільну і жорстку тканину, відмінну від нормальної шкіри.
- Формування грануляційної тканини. Починається ріст нової тканини, рясно забезпеченої судинами, але не ідентичної за структурою звичайній дермі. Ця «тимчасова» тканина заповнює рановий простір, забезпечуючи платформу для подальшого загоєння. Однак при глибоких пошкодженнях грануляційна тканина стає основою рубця, а не повноцінною шкірою.
- Фаза ремоделювання (дозрівання рубця). На фінальній стадії загоєння колагенові волокна ущільнюються і частково перебудовуються. В ідеалі це робить рубець менш помітним, але за несприятливих умов (інфекція, тривале запалення, повторні травми, індивідуальна схильність) розвивається гіпертрофічний або келоїдний рубець — щільний, що виступає над шкірою, іноді болючий і деформує навколишні тканини.
Процес формування рубця після опіку може тривати від декількох тижнів до декількох місяців, залежно від глибини пошкодження, індивідуальних особливостей шкіри та якості догляду. Особливо довго і складно заживають опіки II–IV ступеня, при яких зачіпаються глибокі шари тканин. Без правильного медичного спостереження зростає ризик формування грубих, болючих або деформуючих рубців.
Вплив ступеня опіку на утворення рубців
Вплив ступеня опіку на утворення рубців безпосередньо залежить від глибини і тяжкості пошкодження тканин. Чим глибший опік, тим вищий ризик формування грубих, помітних рубців і деформацій шкіри.
| Вплив ступеня опіку на утворення рубців | |||
| Ступінь | Ризик утворення | Характер рубців | Фактори, що впливають на рубцювання |
| I ступінь | Відсутній | Рубці не формуються — шкіра повністю відновлюється. | Поверхневе ураження, швидка регенерація епідермісу. |
| II ступінь | Низький або середній | Рубці після опіку 2 ступеня тонкі, ледь помітні. Іноді можлива гіперпігментація. | Пошкодження пухирів, інфікування, тривале загоєння, опік великої ділянки шкіри. |
| III ступінь | Високий ризик | Рубці після опіку 3 ступеня грубі гіпертрофічні або келоїдні. Можливе обмеження рухливості тканин. | Глибина опіку, тривалість загоєння, індивідуальні особливості шкіри, необхідність пересадки. |
| IV ступінь | Дуже високий ризик | Глибокі деформуючі рубці, часто поєднуються з контрактурами (звуженням тканин), можливо потрібна реконструкція. | Тяжкість руйнування тканин, залучення м'язів і кісток, ампутації, хірургічне лікування. |
Які бувають ступені опіків і що вони означають?
Опіки класифікуються на чотири ступені залежно від глибини та тяжкості ушкодження шкіри та розташованих під нею тканин.
| Ступені опіків | ||||
| Ступінь | Глибина ураження | Зовнішній вигляд шкіри | Больові відчуття | Наслідки |
| I ступінь | Тільки епідерміс | Почервоніння, сухість, невеликий набряк, можливе лущення | Помірна, пекуча | Повне загоєння за 3–7 днів, шрами не залишаються |
| II ступінь | Епідерміс і частина дерми | Яскраво-червона шкіра, набряк, пухирі з прозорою рідиною | Сильний, гострий біль | Загоєння за 1–3 тижні, іноді залишаються слабкі рубці |
| III ступінь | Вся дерма, може зачіпатися підшкірна тканина | Шкіра біла, сіра або коричнева, суха, нечутлива, можливі кров'яні пухирі | Часто відсутній (пошкодження нервів) | Глибокі рубці, потрібне хірургічне лікування, можлива пересадка шкіри |
| IV ступінь | Всі шари шкіри, включаючи м'язи і кістки | Овугрівання, шкіра чорна, вугільна, можливо видно м'язи або кістки | Повна відсутність болю | Серйозні наслідки, інвалідність, можливі ампутації |
Які бувають рубці після опіків?
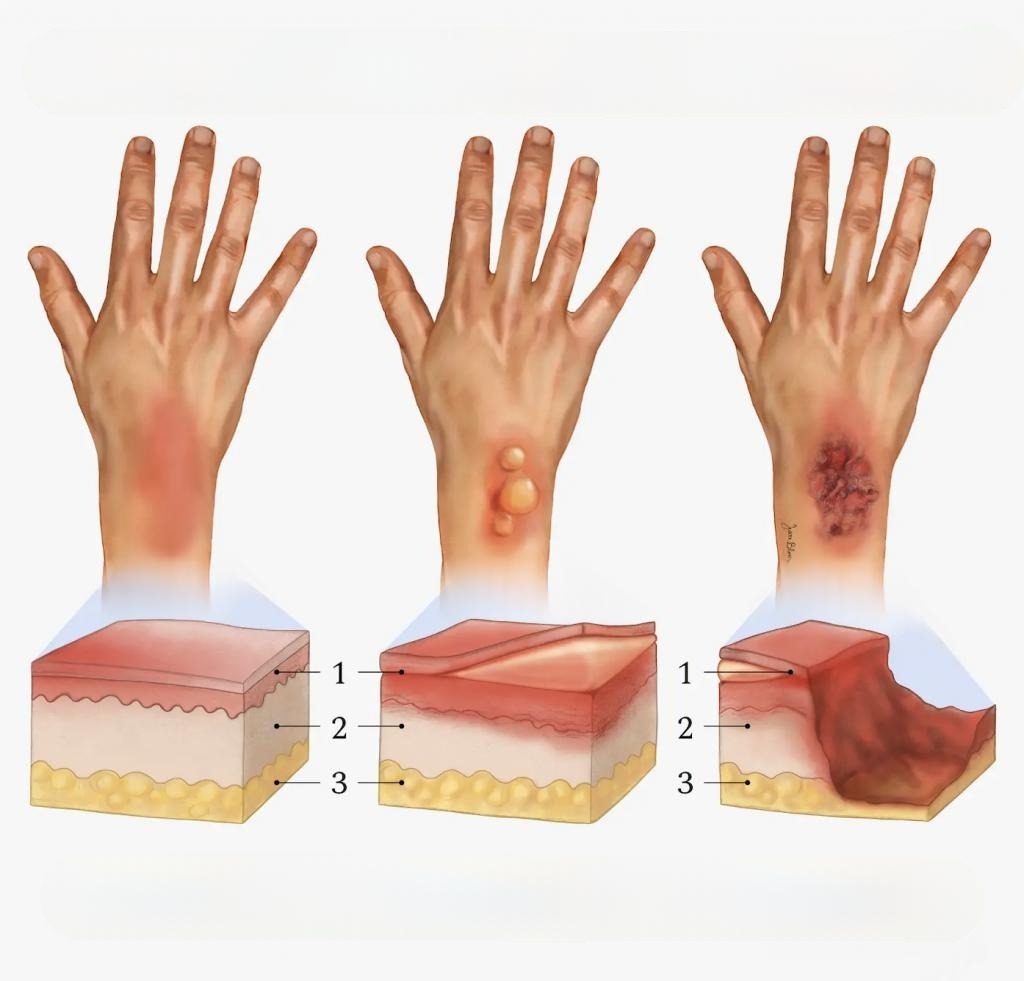
Рубці після опіків класифікують залежно від глибини пошкодження, особливостей загоєння, активності росту сполучної тканини та зовнішнього вигляду тканини, що утворилася.
| Види рубців після опіку | |||
| Тип рубця | Ступінь опіку | Опис | Ознаки |
| Гіпертрофічний | II–III ступеня | Формується при надмірному виробленні колагену, але залишається в межах опікової рани | Щільний, піднятий, рожевий або червоний, може свербіти або боліти, іноді з часом зменшується |
| Атрофічний | I–II ступеня (при неускладненому загоєнні) | Виникає при недостатньому відновленні тканин і дефіциті колагену | М'який, тонкий, втягнутий нижче рівня шкіри, часто світліший, може бути зморшкуватим |
| Келоїдний | II–III ступеня | Розростається за межі вихідної рани, схильний до рецидивів | Щільний, блискучий, темно-червоний або фіолетовий, виступає над шкірою, може викликати біль або свербіж |
| Нормотрофічний | I–II ступеня | Результат сприятливого загоєння | Плоский, м'який, відповідає кольору шкіри, майже непомітний |
| Контрактурний | III–IV ступеня | Формується при глибоких опіках, особливо в області суглобів | Жорсткий, щільний, призводить до обмеження рухів, може деформувати тканини |
Зовнішній вигляд рубців залежить не тільки від глибини ураження, але і від типу опіку:
- Термічні опіки (від вогню, окропу, пари) викликають гіпертрофічні або контрактурні рубці, особливо при тривалому загоєнні.
- Хімічні опіки нерідко залишають нерівні, пігментовані або атрофічні рубці через агресивне руйнування тканин.
- При електричних опіках можливі глибокі пошкодження зсередини, що призводить до формування щільних і деформуючих рубців, навіть при невеликих зовнішніх дефектах шкіри.
Як виглядають рубці після різних опіків, можна побачити на фото.
 Келоїдні рубці: особливості появи та види лікування
Келоїдні рубці: особливості появи та види лікування
Келоїдні рубці після опіку є патологічною формою загоєння шкіри, при якій рубцева тканина розростається за межі початкового ушкодження. Вони можуть з'являтися навіть після відносно неглибоких опіків, особливо у людей з генетичною схильністю. Часто келоїди формуються не відразу, а через кілька тижнів або навіть місяців після загоєння, поступово збільшуючись у розмірі.
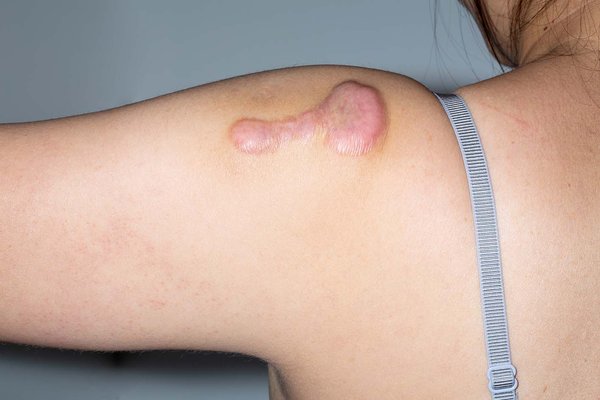
Лікування келоїдних рубців після опіку спрямоване на пригнічення надмірного росту сполучної тканини:
- Застосовуються ін'єкції кортикостероїдів (знижують запалення і активність фібробластів) і силіконові пов'язки (створюють тиск і покращують структуру рубця).
- Іноді призначаються лазерні процедури, кріотерапія (заморожування рідким азотом) і рентгенотерапія.
Хірургічне видалення келоїду проводиться рідко і поєднується з профілактичною терапією через високий ризик повторного росту рубця.
Атрофічні рубці: механізми розвитку та способи видалення
Атрофічні рубці після опіку формуються при недостатньому виробленні колагену і порушенні процесів відновлення дермального матриксу. У зазначених випадках шкірна тканина заміщується тонкою і ослабленою сполучною тканиною, що призводить до формування ділянок зі зниженою товщиною і щільністю в порівнянні з навколишньою шкірою. Візуально рубці проявляються у вигляді вдавлених дефектів, які найчастіше локалізуються на ділянках з тонкою шкірою або мінімальною підшкірною клітковиною.
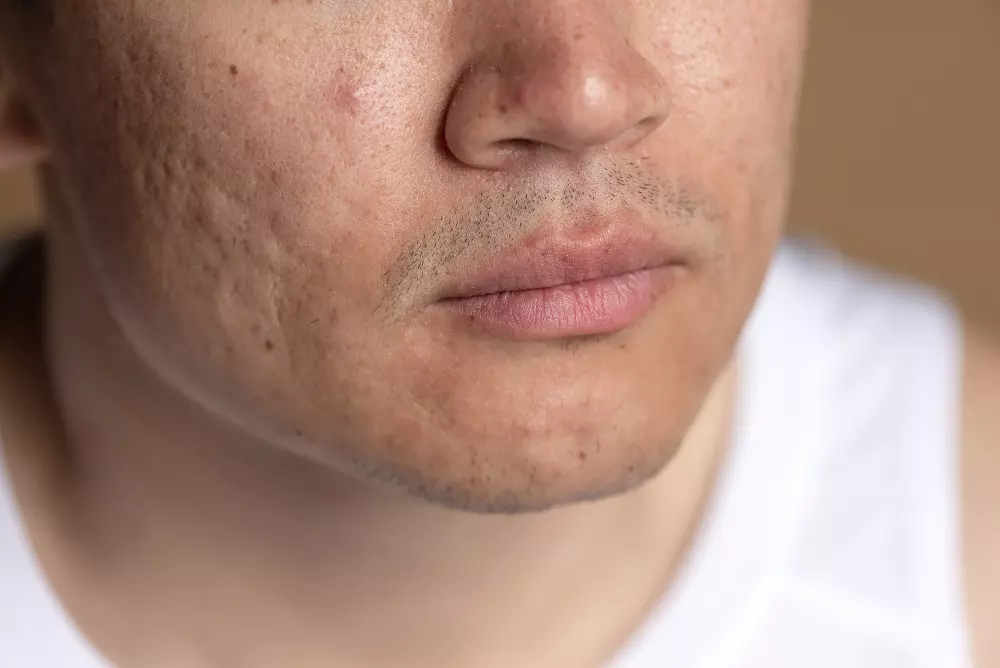
Лікування атрофічних рубців спрямоване на відновлення нормальної структури шкіри за рахунок стимуляції вироблення колагену і вирівнювання рельєфу:
- Найбільш ефективні фракційні лазери, які впливають на глибокі шари дерми і запускають процеси ремоделювання тканин.
- Також застосовуються мікроголкова терапія і плазмотерапія (PRP) — вони активують місцеву регенерацію і покращують якість шкіри.
- При вираженій атрофії використовують дермальні філери (гіалуронова кислота, ліпофілінг) для відновлення об'єму і вирівнювання поверхні.
Гіпертрофічні рубці: відмінності та методи корекції
Гіпертрофічні рубці після опіку утворюються в результаті надмірного відкладення колагену в зоні пошкодження, але, на відміну від келоїдів, не виходять за межі вихідної рани. Їх формування пов'язане з порушенням балансу між синтезом і руйнуванням сполучної тканини під час загоєння. Рубці виникають при глибоких опіках II–III ступеня, особливо якщо процес відновлення ускладнився запаленням, інфекцією або механічним подразненням.

Лікування гіпертрофічних рубців спрямоване на зниження щільності тканини, зменшення запалення і відновлення нормального шкірного рельєфу:
- Застосовуються ін'єкції кортикостероїдів, які уповільнюють вироблення колагену і зменшують об'єм рубця.
- Хороший ефект дають силіконові пов'язки і компресійна терапія, особливо на ранніх стадіях формування рубця.
- Додатково використовуються лазерне шліфування рубців після опіку, мікроголкова терапія, фізіопроцедури (ультразвук, електрофорез).
- А при виражених дефектах — хірургічна корекція.
Як позбутися рубців після опіків?
Прибрати рубці від опіку можна завдяки сучасним методам корекції, які включають медикаментозну терапію, фізіопроцедури, апаратні методи (лазерне шліфування, мікротерапію, фракційний RF), а також хірургічне лікування при складних або деформуючих рубцях. Підхід до лікування рубців і шрамів після опіків підбирається індивідуально — з урахуванням типу рубця (атрофічний, гіпертрофічний, келоїдний), його локалізації, давності та загального стану шкіри.
Консервативні методи лікування рубців
Лікування рубців від опіків спрямоване на пом'якшення, зменшення вираженості та запобігання патологічному розростанню рубцевої тканини без застосування хірургічного втручання. Основні консервативні методи лікування рубців:
- кортикостероїдні мазі та ін'єкції. Пригнічують запальну реакцію і активність фібробластів — клітин, що відповідають за синтез колагену. Це гальмує надмірне утворення рубцевої тканини і зменшує її щільність. Мазі від рубців після опіків застосовуються для корекції гіпертрофічних і келоїдних рубців, особливо на ранніх стадіях;
- компресійні пов'язки та еластичне бинтування. Постійний тиск на зону рубця знижує мікроциркуляцію, механічне навантаження та активність росту сполучної тканини. Це допомагає обмежити об'єм рубця та зробити його більш плоским і еластичним. Ефективно при великих опіках та після пересадки шкіри;
- протирубцеві мазі та креми (наприклад, з алантоїном, гепарином, екстрактом цибулі). Місцево покращують кровопостачання, регулюють клітинну активність в зоні рубця, зменшують запалення і стимулюють ремоделювання тканини. Особливо ефективні при початку рубцювання;
- ферментні мазі (наприклад, з колагеназою). Містять активні ензими, що розщеплюють надлишкові або аномально укладені колагенові волокна в рубцевій тканині. Засоби від рубців після опіків сприяють її розм'якшенню, зниженню щільності і вирівнюванню поверхні;
- гідрогелеві та гідроколоїдні пов'язки. Підтримують вологе і тепле середовище, близьке до фізіологічних умов загоєння. Це сприяє регенерації шкіри, знижує ризик надмірного рубцювання і стимулює утворення нормальної епітеліальної тканини.
Також можуть застосовуватися фізіотерапевтичні методи (ультразвук, електрофорез з ферментами і гормонами). Вони забезпечують глибоке проникнення лікувальних речовин в тканини, активують місцевий обмін, покращують кровотік і прискорюють розщеплення патологічного колагену в рубці.
Хірургічні методи: коли потрібна операція з видалення опіку?
Пластична та реконструктивна хірургія для видалення рубців після опіків потрібна у випадках, коли рубцева тканина порушує функцію, деформує анатомічні структури або не піддається консервативному лікуванню. Показаннями є контрактури в області суглобів, великі або виступаючі гіпертрофічні та келоїдні рубці, а також естетично значущі дефекти, що впливають на якість життя пацієнта.
Етапи хірургічного видалення рубців від опіків
Операція також може бути необхідна при рецидивуючих рубцях після раніше проведеної терапії або при опікових ранах, що не схильні до самостійного загоєння (наприклад, при глибокому некрозі шкіри). Етапи хірургічного видалення рубців від опіків:
- Передопераційна оцінка. Онкохірург оцінює тип, розмір, глибину і розташування рубця, ступінь його впливу на функції тканин і суглобів, а також загальний стан шкіри. Проводиться фотодокументація і при необхідності — ультразвукова або дерматоскопічна діагностика. Підбирається оптимальний метод пластики: лінійне висічення, Z- або W-пластика, пересадка шкіри.
- Знеболювання. Залежно від обсягу втручання використовується місцева анестезія, провідникова блокада або загальний наркоз.
- Висічення рубця. Хірург акуратно видаляє рубцеву тканину в межах здорових тканин. При необхідності виконується розширення меж, щоб знизити напругу на швах і мінімізувати ризик рецидиву.
- Формування клаптя або пересадка шкіри. У разі дефіциту шкіри або значного дефекту використовується місцевий шкірний клапоть (переміщення прилеглої тканини) або вільна шкірна пластика (пересадка шкіри з іншої ділянки тіла).
- Накладення швів. Краї рани адаптуються з мінімальним натягом. Застосовуються косметичні шви, нитки з розсмоктувальним або нерозсмоктувальним матеріалом, залежно від локалізації та глибини.
- Накладення стерильної пов'язки. Після ушивання ділянка прикривається стерильною пов'язкою з антисептичним або захисним шаром.
- Післяопераційний догляд і спостереження. Пацієнту призначаються місцеві засоби, фізіотерапія (за показаннями), контроль рубцеутворення. Важливо дотримуватися рекомендацій по догляду, обмежувати фізичний вплив на зону операції і регулярно спостерігатися у лікаря.
Після опіків також може проводитися реконструктивна ринопластика (відновлення хрящів носа) у разі руйнування або часткової втрати носових структур, що порушують форму, прохідність дихальних шляхів або симетрію обличчя. Операція спрямована на відновлення форми, симетрії та дихальної функції носа, усунення виражених деформацій. Залежно від ступеня пошкодження можуть використовуватися аутотрансплантати (наприклад, хрящ з вушної раковини або ребер), а також шкірні клапті.
Як використовують силіконові гелі та пластини для лікування рубців?
Силіконові гелі та пластини застосовуються місцево і вважаються одним з найбільш клінічно обґрунтованих засобів для профілактики та корекції патологічних рубців, в першу чергу гіпертрофічних і келоїдних. Рекомендації щодо застосування силіконових гелів і пластин:
- силіконовий гель. Наносять тонким шаром на попередньо очищену і повністю суху шкіру. Після нанесення його залишають до повного висихання, щоб утворилася прозора плівка. Вона залишається на шкірі протягом декількох годин, при необхідності — довше. Процедуру повторюють один-два рази на день, залежно від інструкції та чутливості шкіри;
- силіконові пластини. Прикладають безпосередньо до рубця і фіксують за допомогою медичного пластиру або компресійної пов'язки. Їх рекомендується носити безперервно від 12 до 24 годин на добу, знімаючи тільки для гігієнічної обробки. Курс застосування становить в середньому від двох до трьох місяців, а при щільних або застарілих рубцях може бути продовжений за рекомендацією лікаря.
Зазначені засоби ефективні, оскільки силікон створює напівпроникний бар'єр, який утримує вологу в шкірі, нормалізує мікросередовище в зоні рубця і знижує механічне подразнення. Це сприяє відновленню балансу між синтезом і розпадом колагену, запобігаючи надмірному потовщенню рубцевої тканини. Крім того, постійний контакт із силіконом зменшує свербіж, почервоніння і відчуття натягу шкіри, що особливо важливо при лікуванні активних або формуються рубців.
Мікрохірургічні та комбіновані методи видалення рубців
Мікрохірургічні та комбіновані методи видалення рубців застосовуються, коли стандартні методи (висічення, місцева пластика) недостатні для досягнення функціонального або естетичного результату. Мікрохірургія дозволяє пересаджувати складні тканинні комплекси, включаючи шкірно-м'язові, фасціальні або шкірно-судинні клапті, зі збереженням власної судинної мережі. Це важливо при відновленні тканин після глибоких опіків у функціонально значущих зонах (обличчя, кисті, суглоби), де потрібно не тільки закриття дефекту, але і відновлення рухливості, чутливості та структури.
Комбіновані методи включають поєднання хірургічного висічення рубця з подальшим лазерним шліфуванням, введенням кортикостероїдів, фізіотерапією або використанням біоматеріалів. Такий підхід дозволяє досягти максимального згладжування рубця, зменшення його щільності і обсягу, а також профілактики повторного розростання сполучної тканини. Вибір тактики залежить від клінічної картини, локалізації та характеру рубця.
Як запобігти утворенню рубців після опіків?
Запобігти рубцям після опіку можна за допомогою контролю глибини пошкодження і оптимізації процесу загоєння. Це досягається за рахунок підтримки адекватної гідратації шкіри, застосування сучасних засобів місцевої терапії (включаючи препарати на основі силікону і компонентів, що регулюють синтез колагену), захисту пошкодженої ділянки від зовнішніх факторів і регулярного спостереження у лікаря. Особливе значення має коректний догляд у фазі проліферації і ремоделювання тканин.
Перша допомога при опіках для мінімізації рубцювання
Ключовим етапом профілактики рубців є правильне надання первинної допомоги. У перші хвилини необхідно охолодити пошкоджену ділянку прохолодною проточною водою (10-15 хвилин), не використовувати жировмісні речовини (наприклад, соняшникову олію) і не порушувати цілісність пухирів. Далі слід накласти стерильну нетугу пов'язку і оцінити необхідність медичного втручання. Чим швидше розпочато адекватну терапію, тим вища ймовірність загоєння опіків без рубців.
Важливість своєчасного і правильного лікування опіків
Своєчасне і грамотно організоване лікування опікових ушкоджень критично важливе для профілактики формування патологічних рубців. Воно дозволяє мінімізувати запальну реакцію, уникнути інфікування і направити регенерацію по фізіологічному шляху з формуванням нормотрофічного (рівного, малопомітного) рубця або повним відновленням шкірного покриву. Затримка зі зверненням до лікаря або неправильна терапія збільшують ризик гіпертрофії, контрактур і келоїдів, особливо при опіках середнього і високого ступеня.
Популярні питання про рубці після опіків: відповіді хірургів ЄРЦ
Як довго заживають рубці після опіків?
Терміни загоєння рубців після опіків залежать від глибини і площі ураження, типу рубця, індивідуальних особливостей шкіри і обраного методу лікування. В середньому початкове формування рубцевої тканини займає від трьох до шести місяців, проте процес остаточного «дозрівання» може тривати до двох років.
Однак не всі рубці проходять самостійно. Келоїдні, виражені гіпертрофічні та контрактурні рубці можуть зберігатися протягом усього життя і вимагають спеціалізованого лікування, включаючи хірургічне втручання в поєднанні з профілактикою рецидивів.
Чи можна повністю позбутися рубців після опіків?
Повністю прибрати рубець після опіку можна в основному за допомогою хірургічних методів, особливо якщо рубець великий, щільний або деформує тканини. Найбільш ефективним вважається висічення з подальшою пластикою шкіри — пересадкою шкірного клаптя або натягом навколишніх тканин. Для поліпшення результату хірургія часто поєднується з додатковими процедурами: лазерною корекцією і силіконовими пов'язками. Вибір підходу залежить від типу рубця, його розміру і розташування.
Які опіки заживають з утворенням келоїдного рубця?
Келоїдні рубці найчастіше формуються після опіків II і III ступеня, при яких пошкоджуються глибокі шари дерми. Найбільший ризик їх утворення виникає при затяжному загоєнні, ускладненому запаленням, інфікуванням або повторною травматизацією ділянки.
Крім того, до формування келоїдів схильні певні зони тіла — грудна клітка, плечі, верхня частина спини, шия і область вух. Важливу роль також відіграють індивідуальні особливості шкіри: люди з темним фототипом і генетичною схильністю до келоїдоутворення схильні до ризику навіть при відносно неглибоких опіках.
Що робити, щоб після опіку не залишилося шраму?
Запобігти утворенню опікових шрамів можна при поверхневих ушкодженнях, якщо своєчасно надати першу допомогу, оскільки при неглибокому ушкодженні шкіра здатна відновитися без заміщення нормальних тканин сполучною рубцевою тканиною. Рекомендації для загоєння опіків без шрамів і рубців:
- охолодіть шкіру під проточною прохолодною водою на 10-15 хвилин для зменшення глибини пошкодження;
- не проколюйте і не здирайте пухирі, щоб уникнути інфікування і пошкодження глибоких шарів шкіри;
- підтримуйте чистоту опікової поверхні та використовуйте антисептики за призначенням лікаря;
- наносьте загоювальні засоби з першої доби, щоб прискорити відновлення шкіри і знизити ризик рубцювання;
- зволожуйте шкіру протягом усього періоду загоєння для збереження еластичності та запобігання утворенню щільної рубцевої тканини;
- захищайте уражену ділянку від сонця, щоб знизити ризик пігментації і помітності рубця;
- уникайте повторного травмування опіку, наприклад тертя, тиску або розчісування;
- застосовуйте силіконові гелі або пов'язки при перших ознаках ущільнення шкіри для запобігання утворенню келоїдних і гіпертрофічних рубців.
Записатися до лікаря необхідно при ознаках, що вказують на глибоке або ускладнене опікове ушкодження. До симптомів відносяться: сильний біль, швидко наростаючий набряк, поява великих пухирів з каламутним або кров'янистим вмістом, обвуглювання шкіри, оніміння в зоні опіку, а також якщо опік розташований на обличчі, шиї, кистях, стопах, статевих органах або в області суглобів. Приводом для негайного звернення також є опік у дитини, літньої людини або людини з хронічними захворюваннями.